Холецистопанкреатит
Теоретические сведения о холецистопанкреатите. Статья не является руководством для самолечения.
Панкреатит это воспаление поджелудочной железы. Холецистит - воспаление желчного пузыря. Воспалительные процессы в обоих органах, поджелудочной железе и желчном пузыре, приводят к развитию холецистопанкреатита (его другое название - панкреохолицистит), самого распространенного заболевания желудочно-кишечного тракта. Клиническая картина характеризуется тяжелыми нарушениями в функционировании всей пищеварительной системы, и рисками возникновения различных осложнений, например, сахарного диабета, обструкции желчного протока, тромбоза венозного русла, существенным отклонениям в работе эндокринной системы.
При холецистопанкреатите серьезно затруднен процесс расщепления жиров и углеводов, а также нарушена выработка пищеварительных ферментов тонкого кишечника и транспортировка желчи. Хронический холецистопанкреатит через несколько лет провоцирует дефицит панреатического сока и ферментов, который может привести к развитию некоторых болезней и возникновению следующих симптомов:
- жидкий стул белесого цвета;
- падение уровня выработки липазы поджелудочной железы;
- стеаторея, при данном заболевании в кале присутствуют непереваренные жиры;
- креаторея - в кале присутствуют непереваренные мышечные волокна.
Развитие холецистопанкреатита обусловлено тесной анатомической и физиологической связью между поджелудочной железой и желчным пузырем, точнее, между желчным протоком и главным панкреатическим протоком поджелудочной железы. При таких обстоятельствах патология, поразившая один орган, со временем распространяется и на другой. Более того, в случае острого холецистопанкреатита воспалительный процесс затрагивает также и печень, приводя к некротическим и дистрофическим изменениям в ее тканях.
Причины развития холецистопанкреатита
Патогенез болезни имеет двойственную природу - инфекционную и неинфекционную, симптоматика которых отличается друг от друга. Эти особенности должны приниматься во внимание при назначении медикаментозной терапии. Гастроэнтерологи выделяют следующие основные причины развития заболевания:
- инфекционные болезни;
- врожденная аномалия в расположении органов брюшной полости, в результате которой происходит заброс желчи в панкреатический проток;
- язва желудка;
- сахарный диабет;
- формальдегиды;
- желчекаменная болезнь;
- сдавливание дуоденального протока в результате рубцовых изменений в нем;
- нарушения обмена веществ;
- патологии, нарушающие функцию сфинктера Одди;
- отек фатерова соска вследствие затрудненного перемещения панкреатического сока и ферментов;
- повышенная кислотность желудочного сока;
- онкологические патологии.
К развитию холецистопанкреатита может привести грубые нарушения рациона и режима питания, злоупотребление в течение длительного периода времени алкоголем. В то же время риск возникновения заболевания связан с наличием любых источников инфекции, даже пневмонии или ангины.
Симптомы заболевания
Симптомы холецистопанкреатита имеют свои специфические признаки, а также и общие, схожие с симптомами других заболеваний ЖКТ.
Неспецифическую симптоматику составляют следующие признаки:
- расстройства диспепсического характера;
- тошнота и рвота;
- боль в правом подреберье;
- метеоризм, вздутие живота;
- высыпания на коже;
- наличие жиров в кале;
- пятна синеватого оттенка в области живота и паха;
- снижение аппетита.
Острый холецистопанкреатит наблюдается после принятия пищи, употребления алкоголя или жирных продуктов. Возникают опоясывающие боли, горечь во рту, отрыжка, вздутие живота, тошнота и рвота. В тяжелых случаях боль может ощущаться в верхних и нижних конечностях и в области поясницы.
Хронический холецистопанкреатит характеризуется фазами обострений и ремиссии, чередующихся друг с другом. В острой фазе симптоматика заболевания соответствует изложенным выше признакам. При ремиссии заболевания наблюдаются боли в желчном пузыре, болезненное состояние и увеличение печени.
Обструктивная форма холецистопанкреатита отличается закупоркой протоков поджелудочной железы, в результате которой происходит нарушение процессов расщепления и усваивания пищи, а также распространение воспалительных процессов на близлежащие органы брюшной полости.
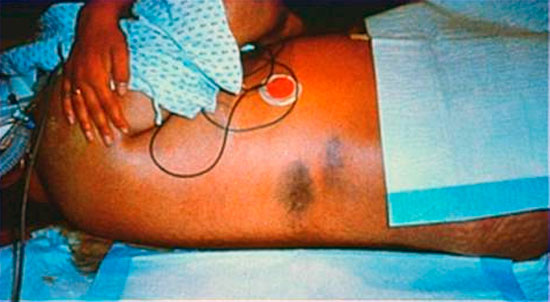
Всем формам холецистопанкреатита присущи следующие специфические симптомы:
- появление ложных кист;
- развитие асцита;
- посинение кожи в области пупка (синдром Куллена);
- атрофия мышечного корсета брюшной полости (симптом Кача);
- патология мелких суставов;
- уменьшение подкожно-жировой клетчатки (симптом Грота);
- пожелтение кожи.
Следует учесть возможность летального исхода в случае непринятия своевременных терапевтических мер.
Диагностика заболевания
Точно диагностировать холецистопанкреатит возможно только на основании лабораторного обследования пациента, с учетом его жалоб и визуального осмотра. При затруднениях в постановке диагноза гастроэнтеролог может прибегнуть к прямым способам диагностики, включающим в себя:
- проведение МРТ и КТ исследований;
- ФГДС, или инвазивная диагностика с проведением биопсии;
- исследование гормонального фона с помощью анализа крови;
- УЗИ;
- определение протеолитического фермента путем биохимического исследования кала.
Назначение лекарственных препаратов производится только после постановки точного диагноза, отделяющего клинику недостаточности поджелудочной железы от холецистопанкреатита.
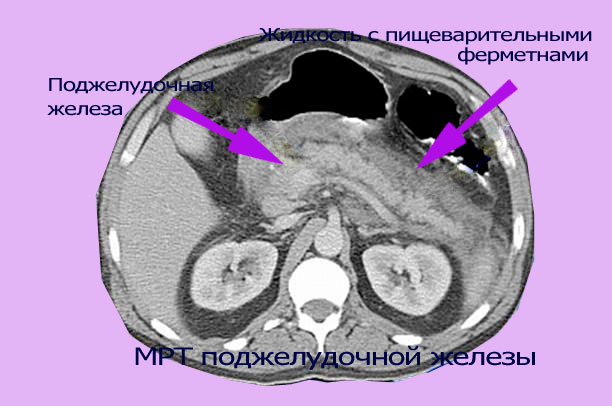
Лечение холецистопанкреатита
Медикаментозная терапия холецистопанкреатита проводится на фоне диетотерапии и физиотерапии. В отдельных случаях при тяжелой и очень тяжелой форме заболевания может потребоваться оперативное вмешательство. В качестве дополнительного лечения и поддерживающих мер допускается применение народных средств, однако, только после консультации с лечащим врачом.
Для устранения инфекции и купирования воспалительного процесса назначаются антибактериальные препараты. В большинстве случаев это антибиотики. Стихание болевого синдрома осуществляется посредством спазмолитических препаратов. При нестерпимом характере боли применяются наркотические средства и анальгетики. Процесс пищеварения нормализуют с помощью ингибиторов ферментативных реакций. Нормализация выработки ферментов и панкреатического сока поджелудочной железы осуществляется блокаторами Н2-рецепторов гистамина и другими препаратами, угнетающими секрецию сока.
Физиотерапевтические процедуры содействуют нормализации состояния тканей поджелудочной железы и желчного пузыря, усиливают регенерацию клеток и кровообращение. Основными методами физиотерапии, применяемыми при данном заболевании только за пределами острой стадии, являются УВЧ, ультразвук и электрофорез.
Соблюдение специальной диеты в течение всего терапевтического курса является обязательным условием эффективного лечения холецистопанкреатита. Подробно о лечебной диете, разрешенных и запрещенных к употреблению в пищу продуктов и способах их приготовления читайте в этой статье.
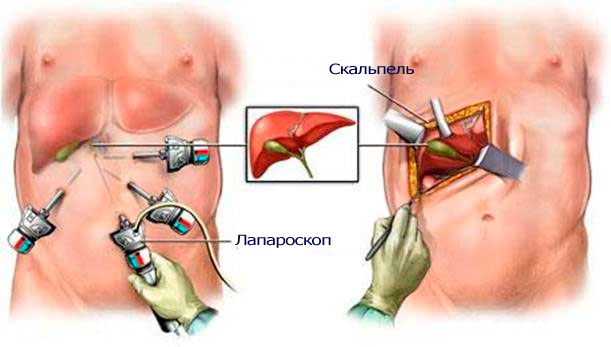
Хирургическое вмешательство применяется в исключительных случаях в при тяжелых и очень тяжелых формах холецистопанкреатита в острой фазе заболевания, когда в связи с высоким риском летального исхода консервативное лечение может оказаться неэффективным.
Лечение холецистопанкреатита народными средствами
Главная цель применения средств народной медицины - усилить терапевтическое воздействие лекарственных препаратов, назначенных врачом при консервативном лечении заболевания средствами официальной медицины. Применение народных средств ни в коем случае не отменяет и не заменяет медикаментозной терапии и диетотерапии. Применение любого народного средства должно быть предварительно согласовано с лечащим врачом.
Как эффективное дополнение к проводимому медикаментозному лечебному курсу используется лечение холецистопанкреатита настоями и отварами лекарственных трав, и, в особенности, отваром шиповника.
Для очищения желчного пузыря от отложений наши предки исстари принимали льняное масло. Регулярность употребления такого масла предотвратит повторное образование отложений в желчном пузыре и его протоках. Также можно очистить желчный пузырь смесью касторового масла с любым натуральным свежевыжатым соком. Пить смесь следует ежедневно за полчаса до еды. Для очищения панкреатического протока и желчных протоков необходимо добавлять в пищу такие растения как женьшень, мускатный орех и базилик.
К числу народных методов физиотерапии при хроническом холецистопанкреатите следует отнести занятия хатха-йогой. Практиковать предлагаемые в указанной статье асаны, и, в целом, заниматься йогой желательно под руководством опытного и знающего инструктора йоги. В период острой фазы холецистопанкреатита занятия йогой категорически запрещены.